Autor:
John Stephens
Data De Criação:
22 Janeiro 2021
Data De Atualização:
1 Julho 2024
Contente
A indigestão crônica (ou distúrbios gastrointestinais) é uma condição que envolve desconforto no estômago que dura mais de 7 dias por mês. Os sintomas de indigestão crônica podem piorar, ir e vir ou durar por um longo e difícil período. O sintoma mais comum é uma dor em queimação ou desconforto na parte superior do abdômen. Outros sintomas possíveis incluem "dor abdominal", sensação de inchaço ou inchaço, arrotos, náuseas e vômitos. Felizmente, existem maneiras de ajudar a aliviar os sintomas da indigestão crônica.
Passos
Parte 1 de 4: Identifique e trate a causa
Reconheça os sintomas de indigestão crônica. Embora existam muitos sinais diferentes, existem alguns sintomas comuns que o alertam para um problema que precisa ser resolvido. Os sintomas mais comuns incluem:
- Uma sensação de inchaço ou inchaço
- Náusea, até vômito
- Azia e arrotos excessivos (acima do nível "normal")
- Refluxo dos alimentos do estômago para o esôfago.
- Dor latejante ou forte dor no estômago

Entenda as principais causas da indigestão crônica. A indigestão não é uma doença, mas um sintoma de um problema latente no sistema digestivo. É importante identificar a causa subjacente da indigestão. Como o nome sugere, a indigestão costuma estar relacionada a comer e beber. Comer demais e rápido demais, beber muito álcool e consumir alimentos difíceis de digerir podem causar problemas estomacais. Por outro lado, a indigestão crônica pode estar ligada a muitos outros problemas graves, incluindo:- Dispepsia funcional (sem anormalidade clínica óbvia)
- Estresse
- Gordo
- Fumar
- Grávida
- Medicamentos (como AINEs, aspirina)
- Síndrome do intestino irritável (IBS)
- Doença do refluxo gastroesofágico (DRGE)
- Gastroparesia (o estômago não consegue digerir os alimentos adequadamente)
- Infecção por Helicobacter pylori
- Úlceras estomacais
- Câncer de estômago

Corte ou mude os medicamentos. Às vezes, a indigestão crônica é um efeito colateral do uso de longo prazo, especialmente NSAIDs, incluindo aspirina, naproxeno (Aleve, Anaprox, Naprelan, Naprosyn) e ibuprofeno (Motrin, Advil), junto com muitos outros medicamentos.- Os AINEs podem causar problemas intestinais e desconforto. Portanto, os AINEs não são recomendados para uso a longo prazo.
- Os suplementos de ferro também são difíceis de digerir, o que pode causar refluxo ácido, constipação e dores de estômago.
- Certos medicamentos para hipertensão, ansiolíticos e antibióticos podem causar azia, náuseas e indigestão, entre outros efeitos colaterais.
- Se você suspeitar que sua indigestão é causada por medicamentos, consulte seu médico sobre como mudar para outro medicamento.

Tome antiácidos recomendados pelo seu médico para reduzir a indigestão durante a gravidez. Não é de surpreender que a gravidez esteja frequentemente associada à indigestão devido à pressão do feto em crescimento sobre o sistema digestivo. Até 8/10 mulheres grávidas experimentam indigestão durante a gravidez.- Se os sintomas forem leves e não causarem dor significativa, você pode mudar alguns hábitos alimentares (veja abaixo). Além disso, você pode tomar antiácidos de venda livre para reduzir a produção de ácido estomacal ou tomar Alginato para reduzir a indigestão causada pelo refluxo ácido (refluxo ácido do estômago para o esôfago). Em geral, você deve tomar antiácidos ou alginato apenas se os sintomas aparecerem (em vez de diariamente). Leia a seção 3 para aprender mais sobre alguns medicamentos.
- Embora haja muitas preocupações sobre o uso de medicamentos durante a gravidez, os antiácidos ou alginatos são seguros se você tomar a dose recomendada. É melhor consultar um médico em caso de dúvida.
Faça mudanças na dieta para reduzir a indigestão crônica causada pela síndrome do intestino irritável (SII). A indigestão crônica é um dos sintomas mais comuns da SII - caracterizada por dor abdominal persistente, desconforto, distensão abdominal e mudanças nos hábitos intestinais. A causa da IBS permanece obscura e não foi descoberta por meio de nenhum teste.
- O melhor tratamento depende dos sintomas específicos que o paciente está experimentando. No entanto, fazer alterações na dieta costuma ser muito eficaz na redução dos sintomas.
Procure tratamento médico para indigestão crônica para doença do refluxo gastroesofágico (DRGE). A DRGE é causada por refluxo anormal e persistente do ácido gástrico para o esôfago. A indigestão da DRGE pode ser tratada com medicamentos (ver seção 3), mudanças no estilo de vida (ver seção 2) ou até mesmo cirurgia, dependendo da gravidade da indigestão.
- Consultar um médico se você suspeitar de refluxo gastroesofágico é muito importante. Se não for tratada, a longo prazo, a DRGE pode aumentar o risco de danos permanentes e câncer de esôfago.
Tome remédios para aliviar a indigestão causada pela paralisia do estômago. A gastroparesia é uma condição na qual o estômago é incapaz de funcionar adequadamente devido a danos nos nervos. A gastroparesia costuma estar associada ao diabetes.
- Atualmente não há tratamento definitivo para gastroparesia, mas tomar metoclopramida - um bloqueador do receptor de dopamina - pode ajudar a contrair o estômago, prevenindo assim os sintomas de paralisia péptica, incluindo indigestão. . Nesse caso, você precisa consultar um especialista encaminhado por um médico.
Faça tratamento para indigestão causada por úlceras pépticas ou câncer de estômago. Úlceras gástricas e câncer de estômago só podem ser avaliados e tratados com precisão por um especialista. O tratamento adequado de úlceras estomacais e câncer pode ajudar a aliviar a indigestão.
- Nesse ínterim, tomar um antiácido, alginato ou um bloqueador dos canais de H2 (ver seção 3) pode ajudar a aliviar os sintomas de indigestão.
Parte 2 de 4: mudanças no estilo de vida
Altere o tamanho da porção e o número de refeições. Comer demais em uma refeição requer mais peristaltismo ou movimento sincronizado do trato digestivo para metabolizar os alimentos. Isso pode agravar a irritação na mucosa intestinal. Portanto, você deve mudar para 6 pequenas e regulares refeições: 3 refeições (café da manhã, almoço e jantar) e 3 lanches entre as refeições. Além disso, você deve evitar comer 2-3 horas antes de ir para a cama.
- Experimente comer metade do tamanho normal da porção no café da manhã, almoço e jantar. Se você não tiver indigestão frequente, isso o ajudará a se sentir satisfeito, mas não satisfeito depois de comer.
Evite consumir alimentos e bebidas que causem indigestão. Existem muitos alimentos que podem irritar os intestinos e o estômago. Alimentos quentes, gordurosos e ácidos são culpados comuns e devem ser cortados ou totalmente eliminados de sua dieta se você suspeitar que causam indigestão.
- Evite alimentos gordurosos como frituras, queijos de pasta mole, nozes, carne vermelha e abacate.
- Evite alimentos picantes como caril e molhos picantes.
- Evite tomates e ketchup e frutas cítricas como toranja e laranja (bem como sucos dessas frutas).
- Evite beber refrigerantes que causam instabilidade no estômago.
- Elimine bebidas que contenham álcool e cafeína.
- Tente limitar alguns alimentos por vez para diminuir a variedade de alimentos que causam indigestão. Ao eliminar alimentos da dieta todos os dias, observe se há mudanças e se a indigestão melhora.
Não abra a boca enquanto mastiga. Mastigar ao abrir a boca ou falar pode fazer com que você engula ar, causando inchaço.
Reveja sua postura. Não se deite nem se enrole depois de comer. Junto com a gravidade, mentir ou curvar-se pode causar o refluxo de alimentos do estômago para o esôfago. Da mesma forma, você deve evitar vestir ou usar um cinto muito apertado para evitar colocar pressão em seu estômago.
- Depois de comer, espere pelo menos uma hora antes de se deitar ou participar de atividades que envolvam curvar-se. Se você não consegue deixar de se deitar, pode levantar a cabeça em um ângulo de 30-45 graus para ajudar o sistema digestivo a desempenhar a função de decompor os alimentos com mais facilidade.
Parar de fumar. Você deve considerar parar de fumar se tiver indigestão. A nicotina do tabaco pode relaxar os músculos da parte inferior do esôfago, tornando mais fácil o refluxo dos ácidos estomacais. Além disso, a nicotina também é um forte vasoconstritor, que pode causar atrofia da mucosa intestinal (inflamação excessiva do ácido gástrico). Em outras palavras, fumar pode piorar as cólicas estomacais.
- Parar de fumar também traz muitos outros benefícios à saúde, além de ajudar a reduzir a indigestão, incluindo a redução do risco de câncer de pulmão e outros tipos de câncer, doenças cardíacas e derrame.
Reduza o álcool e a cafeína. Essas duas substâncias podem causar indigestão e, especialmente, azia ao abrir o esfíncter do esôfago, fazendo com que os ácidos estomacais retornem. Você pode não ter problemas para beber apenas um copo, mas os efeitos podem ocorrer se você frequentemente combinar uma bebida com alimentos indigestos (por exemplo, uma xícara de café pela manhã, uma taça de vinho com sopa de café. azeda no jantar, depois coma laranjas novamente).
- Evite café, chá, refrigerante e outras bebidas com cafeína. Você não precisa evitá-lo completamente, deve limitá-lo. É melhor beber apenas 1-2 xícaras pequenas de café (90-120 ml) por dia.
Perda de peso. Pessoas com sobrepeso ou obesas têm maior probabilidade de desenvolver indigestão devido à grande pressão no abdômen. Portanto, você deve perder peso ativamente para ver se a indigestão diminui.
- Tente comer de forma saudável e com moderação. Incorpore uma variedade de frutas, vegetais e grãos inteiros em sua dieta. Limite os alimentos ricos em ácido até que os sintomas melhorem.
- Pratique exercícios regularmente. Procure fazer pelo menos 30 minutos de exercícios de intensidade moderada pelo menos 3 vezes por semana. Além disso, o treinamento de força deve ser aumentado para converter gordura em músculo.
Parte 3 de 4: tome medicamentos
Tome um antiácido. Alguns antiácidos fáceis de encontrar, como Maalox, Rolaids e Tums, contêm cálcio, magnésio ou alumínio, que podem neutralizar ou neutralizar os ácidos estomacais para minimizar a corrosão ácida. Os antiácidos podem ser comprados sem receita nas farmácias.
- Um dos antiácidos mais comumente prescritos é o Maalox. A dose recomendada é de 1-2 comprimidos, 4 vezes ao dia.
- É útil no tratamento de azia ou indigestão comum, mas pode não ser forte o suficiente na indigestão crônica.
Pegue um bloqueador de ácido. O excesso de ácido estomacal que retorna para o esôfago é uma das principais causas da indigestão crônica. Os bloqueadores de ácido (ou bloqueadores de H2) ajudam a reduzir a produção de ácido estomacal, o que, por sua vez, ajuda o estômago a diminuir a acidez, de modo que, quando voltar para o esôfago, cause menos irritação.
- Os bloqueadores H2 mais recomendados são Ranitidina ou Zantac, que podem ser comprados ao balcão ou ao balcão. A ranitidina está disponível na forma de comprimido oral. Em geral, a maioria dos bloqueadores H2 são tomados 30-60 minutos antes de comer (mas apenas 2 vezes por dia).
- Os bloqueadores de ácido não funcionam tão rapidamente quanto os antiácidos, mas o efeito é mais longo.Na verdade, os bloqueadores de ácido podem durar horas e são usados como a melhor abordagem preventiva.
Pegue os inibidores da bomba de prótons (PPIs). Os PPIs funcionam bloqueando um sistema químico denominado sistema enzimático hidrogênio-potássio adenosina trifosfatase, que produz ácidos estomacais. Se o nível de ácido estomacal estiver baixo, a dor abdominal causada pela indigestão crônica diminuirá.
- Os médicos recomendam IBPs quando os medicamentos bloqueadores de ácido não duram muito ou quando você tem problemas esofágicos causados por refluxo gastroesofágico.
- Prilosec é um PPI que está disponível em uma forma de medicamento sem receita, enquanto outros como Aciphex, Nexium, Prevacid, Protonix e Prilosec são mais potentes, exigindo receita médica.
Pegue o alginato. Os medicamentos alginato, como o Gaviscon (medicamentos sem receita), criam uma barreira de espuma que flutua na superfície dos alimentos no estômago, evitando que os ácidos estomacais retornem ao esôfago. Graças à sua capacidade de criar uma barreira entre o estômago e o esôfago, o alginato é especialmente útil na redução do refluxo ácido e da azia.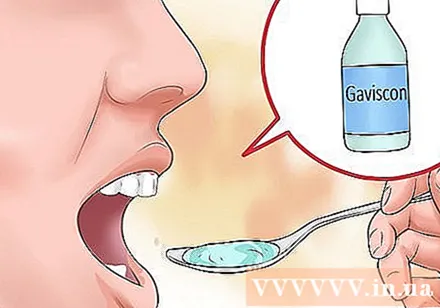
- O alginato funciona mais rápido do que os bloqueadores de H2 e é mais eficaz do que os antiácidos. O medicamento está disponível na forma de comprimido líquido e oral para sua escolha.
- O alginato deve ser tomado quando os sintomas aparecem, não antes de comer, pois o alimento viaja pelo esôfago, o que pode quebrar a barreira e torná-lo menos eficaz.
Experimente Reglan. Reglan (ou Metoclopramida) ajuda a aumentar o espasmo do trato digestivo, ajudando a mover os alimentos através do sistema digestivo e para os intestinos. O aumento da taxa de digestão ajuda a reduzir a azia.
- Reglan só deve ser usado como um medicamento de tratamento de curto prazo e somente quando esses medicamentos são ineficazes. Não tome Reglan por mais de 12 semanas.
- Você precisará de uma receita do seu médico para comprar o Reglan. O medicamento vem na forma de comprimido ou líquido, geralmente tomado 30 minutos antes das refeições e ao deitar.
Use antidepressivos para o alívio da dor. Os antiinflamatórios não esteróides (AINEs) não são recomendados para pacientes com indigestão crônica para aliviar a dor, pois podem irritar a parede intestinal e piorar a doença. Em vez disso, os antidepressivos serão prescritos para ajudar a aliviar a dor. Os antidepressivos ajudam no alívio da dor, reduzindo a capacidade das células nervosas de reabsorver substâncias químicas do cérebro, como a serotonina e a noradrenalina. Esses produtos químicos se acumulam fora das células se não forem reabsorvidos, ajudando a inibir os sinais de dor que chegam à medula espinhal.
- O medicamento amitriptilina é frequentemente prescrito para esse fim. A dose terapêutica é de 10-25 mg por dia, aumentando gradualmente em 10-25 mg por semana.
- Sempre consulte seu médico sobre o uso de antidepressivos para o alívio da dor.
Parte 4 de 4: Compreendendo o processo de diagnóstico
Vá ao médico. Se você suspeitar que tem indigestão crônica, consulte seu médico para obter ajuda no tratamento. A American Gastroenterology Association recomenda consultar um médico se você tiver algum dos seguintes sintomas:
- Você tem indigestão mais de 3 vezes por semana.
- Você costuma ter indigestão, mais de 4 vezes por ano.
- Você usa antiácidos de venda livre e outros medicamentos por alguns meses ou mais.
- Nenhum esforço para fazer mudanças no estilo de vida ou tomar medicamentos ajudará com a indigestão.
- Observe se você tem dor no peito, deve consultar um médico imediatamente ou ir ao pronto-socorro porque pode ser um sinal de ataque cardíaco, confundido com azia ou indigestão.
Faça um exame de sangue. Seu médico pode tirar uma amostra de sangue de você para determinar a causa potencial da indigestão. Os exames de sangue comuns para diagnosticar distúrbios digestivos incluem um exame de hemograma completo (exame de sangue total), que mede a quantidade de glóbulos vermelhos, glóbulos brancos e plaquetas no sangue; Teste ESR (teste da taxa de sedimentação do sangue); ou CRP (teste de proteína C reativa), que é um teste que avalia a inflamação no corpo. Os exames de sangue podem ser usados para diagnosticar e monitorar doenças como a síndrome do intestino irritável (SII), H. pylori, doença celíaca, doença de Crohn e muitas outras.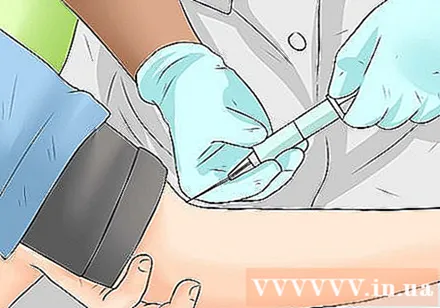
- Uma amostra de sangue é retirada de uma veia usando uma agulha e seringa estéreis. A amostra de sangue é então colocada em um tubo estéril e testada em laboratório.
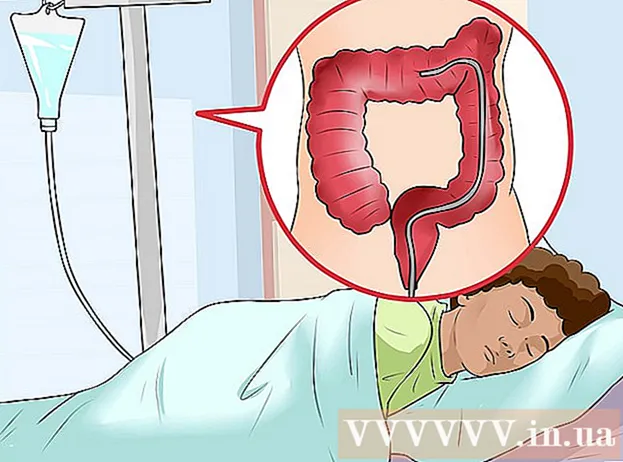
Recepção endoscópica. Em alguns casos, especialmente em indigestão persistente, seu médico pode encaminhá-lo a um especialista em saúde gastrointestinal e hepática. Um especialista pode realizar uma endoscopia, um procedimento que examina o interior do esôfago para ver se o refluxo ácido danifica o revestimento esofágico.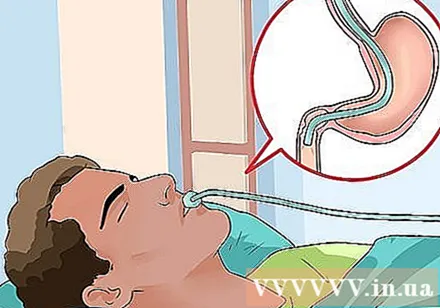
- Durante a colonoscopia, um dispositivo médico é inserido no cólon e monitorado por uma pequena câmera com um tubo de luz na ponta. Este procedimento pode ser feito de duas maneiras: colonoscopia ou laparoscopia.
- Durante a colonoscopia, um tubo flexível é cuidadosamente inserido na abertura anal, permitindo a observação direta e o exame do cólon (intestino grosso) e íleo terminal (final do intestino delgado).
- Durante uma laparoscopia, um tubo flexível é inserido pela boca, desce pelo esôfago, estômago e duodeno (a primeira parte do intestino delgado). Normalmente, o seu médico irá pedir-lhe para manter o estômago vazio, ou seja, não comer ou beber durante cerca de 6 horas antes do procedimento.
- Durante a colonoscopia, o médico também pode colher uma pequena amostra de tecido para teste.
Receba radiografias. Seu médico pode recomendar este método se você tiver sintomas de dor de estômago, sangramento retal e movimentos intestinais incomuns (diarréia ou constipação). Um raio-X é um teste de raio-X que pode ajudar a mostrar anormalidades intestinais. Durante este teste, um líquido contendo metal de bário é inserido no reto. O bário revestirá o revestimento do cólon para facilitar a visualização do cólon nas radiografias.
- Antes de receber o teste, você pode ter que "esvaziar" o cólon porque o que sobrar será considerado anormal quando se trata do teste de raios-X. Seu médico pode pedir-lhe para comer pouca ou nenhuma comida antes da meia-noite e tomar um laxante para limpar o cólon. Em alguns casos, seu médico pode pedir que você siga uma dieta especial antes do dia do teste (por exemplo, não coma alimentos sólidos, beba apenas líquidos como água, caldo e café preto). Uma ou duas semanas antes do seu teste, você deve perguntar ao seu médico se você deve parar de tomar quaisquer medicamentos (se houver).
- Em geral, o teste de raios-X será ligeiramente desconfortável, mas não causará efeitos colaterais significativos. Se presentes, os efeitos colaterais podem ser fezes brancas (de bário) ou leve constipação. Nesse caso, seu médico pode recomendar um laxante.



