
Contente
- Passos
- Parte 1 de 6: Melhorando sua dieta
- Parte 2 de 6: estilo de vida ativo
- Parte 3 de 6: terapia com insulina para diabetes tipo 2
- Parte 4 de 6: Tratamentos Complementares
- Parte 5 de 6: Assistência Médica
- Parte 6 de 6: O que é diabetes mellitus
- Pontas
- Avisos
O diabetes mellitus é uma doença em que o corpo é incapaz de controlar os níveis elevados de glicose no sangue. O diabetes ocorre quando o pâncreas não produz insulina suficiente ou as células do corpo não absorvem bem a insulina que ela secreta. Se não for tratada, a diabetes pode danificar quase todos os órgãos, incluindo rins, olhos, coração e até mesmo o sistema nervoso. No entanto, em nosso tempo, essa doença é bastante passível de controle. Embora o diabetes mellitus não esteja totalmente “curado”, com a insulinoterapia e um estilo de vida saudável, ele praticamente não afeta a qualidade de vida. Este artigo descreve como você pode controlar o diabetes e evitar complicações.
Atenção:as informações neste artigo são apenas para fins informativos. Antes de usar qualquer método, consulte seu médico.
Passos
Parte 1 de 6: Melhorando sua dieta
 1 Coma mais vegetais e feijão. Normalmente, os alimentos ricos em fibras são digeridos e absorvidos lentamente pelo corpo, o que ajuda a reduzir os níveis de açúcar no sangue. Em particular, o feijão é rico em fibras dietéticas, cálcio, magnésio e, claro, proteínas vegetais. Ele satisfaz as necessidades de proteína do corpo e elimina a necessidade de comer carne vermelha, que contém gorduras prejudiciais à saúde.
1 Coma mais vegetais e feijão. Normalmente, os alimentos ricos em fibras são digeridos e absorvidos lentamente pelo corpo, o que ajuda a reduzir os níveis de açúcar no sangue. Em particular, o feijão é rico em fibras dietéticas, cálcio, magnésio e, claro, proteínas vegetais. Ele satisfaz as necessidades de proteína do corpo e elimina a necessidade de comer carne vermelha, que contém gorduras prejudiciais à saúde. - Os vegetais de folhas verdes, como espinafre, alface e couve, fornecem muitas vitaminas e têm poucas calorias. Vegetais sem amido, como aspargos, brócolis, repolho, cenoura e tomate, também são úteis.Todos eles são boas fontes de fibra alimentar e vitamina E.
 2 Coma peixes regularmente. O peixe deve ser um alimento básico em sua dieta, pois é rico em ácidos graxos ômega-3. O salmão e o atum são especialmente ricos nesses ácidos, sua carne é saudável e de fácil digestão. A maioria dos outros tipos de peixes também são saudáveis e seguros, como cavala, arenque, truta do lago e sardinha.
2 Coma peixes regularmente. O peixe deve ser um alimento básico em sua dieta, pois é rico em ácidos graxos ômega-3. O salmão e o atum são especialmente ricos nesses ácidos, sua carne é saudável e de fácil digestão. A maioria dos outros tipos de peixes também são saudáveis e seguros, como cavala, arenque, truta do lago e sardinha. - Nozes e sementes, especialmente nozes e sementes de linho, também são boas fontes de ácidos graxos ômega-3. Adicione-os à sua dieta (por exemplo, em saladas) para aumentar a ingestão de ácidos ômega-3. Além disso, o peixe pode reduzir a ingestão de carne vermelha, o que ajuda a reduzir a gordura e as calorias.
 3 Dê preferência a produtos lácteos com baixo teor de gordura. Leite com baixo teor de gordura, iogurtes e queijos funcionam bem, pois fornecem ao corpo uma variedade de nutrientes, cálcio, magnésio e vitaminas, sem gorduras prejudiciais.
3 Dê preferência a produtos lácteos com baixo teor de gordura. Leite com baixo teor de gordura, iogurtes e queijos funcionam bem, pois fornecem ao corpo uma variedade de nutrientes, cálcio, magnésio e vitaminas, sem gorduras prejudiciais. - No entanto, você não deve presumir que todas as gorduras são prejudiciais. O corpo requer algumas gorduras saudáveis, incluindo as gorduras insaturadas que ocorrem naturalmente, encontradas nos óleos de oliva, girassol e gergelim.
 4 Limite a ingestão de carboidratos simples. Substitua alimentos de farinha branca, pães brancos, massas e arroz por grãos inteiros. Os grãos integrais são muito mais ricos em magnésio, cromo e fibra alimentar. Mesmo as batatas normais podem ser substituídas por batatas-doces (inhame).
4 Limite a ingestão de carboidratos simples. Substitua alimentos de farinha branca, pães brancos, massas e arroz por grãos inteiros. Os grãos integrais são muito mais ricos em magnésio, cromo e fibra alimentar. Mesmo as batatas normais podem ser substituídas por batatas-doces (inhame). - Isso também significa que alimentos fritos devem ser evitados, pois muitas vezes são polvilhados com farinha branca. Substitua esses alimentos por alimentos grelhados e assados. Você logo descobrirá que esses pratos são mais saborosos e apetitosos.
 5 Coma o mínimo de açúcar possível. O açúcar é encontrado em muitos produtos: frutas, bebidas açucaradas, sorvetes, sobremesas, assados. Escolha alimentos com adoçantes artificiais, como sacarina e sucralose, porque eles adicionam um sabor doce aos alimentos, mas não fornecem glicose nem aumentam os níveis de açúcar no sangue.
5 Coma o mínimo de açúcar possível. O açúcar é encontrado em muitos produtos: frutas, bebidas açucaradas, sorvetes, sobremesas, assados. Escolha alimentos com adoçantes artificiais, como sacarina e sucralose, porque eles adicionam um sabor doce aos alimentos, mas não fornecem glicose nem aumentam os níveis de açúcar no sangue. - Hoje em dia, existem vários substitutos do açúcar disponíveis que podem ser facilmente adicionados a alimentos e bebidas. Além disso, existem muitos produtos diferentes no mercado que usam substitutos artificiais em vez do açúcar. Ao escolher os produtos em uma loja, observe os rótulos que indicam sua composição.
- Ocasionalmente posso existem algumas frutas como maçãs, peras, bagas, pêssegos. Evite outras frutas com alto teor de açúcar, como melão e manga.
 6 Controle suas calorias. É necessário não apenas obter o número certo de calorias, mas também garantir que elas sejam correto... Cada pessoa é diferente, então verifique com seu médico - dependendo de sua dose de insulina, estado geral de saúde e histórico de diabetes, ele recomendará a dieta certa para você.
6 Controle suas calorias. É necessário não apenas obter o número certo de calorias, mas também garantir que elas sejam correto... Cada pessoa é diferente, então verifique com seu médico - dependendo de sua dose de insulina, estado geral de saúde e histórico de diabetes, ele recomendará a dieta certa para você. - Normalmente, a RDA é de 36 calorias por quilo de peso corporal para homens e 34 calorias por quilo de peso corporal para mulheres. A dieta correta deve ser de 50-60% de carboidratos, 15% de proteína e 30% de gordura. Além disso, limite a ingestão de sal.
- O principal objetivo dos pacientes com diabetes tipo 2 é perder aproximadamente 5-10% do peso. Não é necessário reduzir o número de calorias, mas você deve reduzir a ingestão de carboidratos e gorduras.
Parte 2 de 6: estilo de vida ativo
 1 Converse com seu médico sobre um regime de exercícios certo para você. Seu médico poderá testar sua tolerância aos exercícios e determinar quais exercícios você deve evitar. Eles determinarão a intensidade e a duração corretas de seus treinos e farão um plano de exercícios para ajudá-lo a perder peso e manter a forma.
1 Converse com seu médico sobre um regime de exercícios certo para você. Seu médico poderá testar sua tolerância aos exercícios e determinar quais exercícios você deve evitar. Eles determinarão a intensidade e a duração corretas de seus treinos e farão um plano de exercícios para ajudá-lo a perder peso e manter a forma. - Como regra, os exercícios melhoram a saúde das pessoas com diabetes e, se a doença não for muito longe, ela "diminui". Além disso, praticar exercícios regularmente pode ajudá-lo a perder peso, o que é muito importante para reduzir os níveis de glicose, pressão arterial e colesterol. Isso é necessário para retardar a progressão da doença, corrigir o estado atual e melhorar a saúde.
 2 Incorpore cardio em seus treinos. O exercício aeróbico aumenta a sensibilidade à insulina e ajuda a controlar o peso corporal em pacientes obesos. Para isso, experimente caminhar rápido, pular corda, correr ou jogar tênis. É melhor fazer 30 minutos de cardio por dia, cerca de 5 vezes por semana. Se você é um iniciante, comece com sessões de 5 a 10 minutos e aumente gradualmente a duração conforme sua resistência aumenta. Melhor pelo menos alguma coisa do que nada!
2 Incorpore cardio em seus treinos. O exercício aeróbico aumenta a sensibilidade à insulina e ajuda a controlar o peso corporal em pacientes obesos. Para isso, experimente caminhar rápido, pular corda, correr ou jogar tênis. É melhor fazer 30 minutos de cardio por dia, cerca de 5 vezes por semana. Se você é um iniciante, comece com sessões de 5 a 10 minutos e aumente gradualmente a duração conforme sua resistência aumenta. Melhor pelo menos alguma coisa do que nada! - Um dos exercícios mais leves, que não requer nenhum equipamento ou a ida à academia, é a simples caminhada. Embora pareça muito fácil, fazer uma caminhada diária pode melhorar sua saúde, respiração, clareza de pensamento, humor, calma e reduzir o açúcar no sangue e a pressão arterial. Você também pode fazer exercícios leves e divertidos, como andar de bicicleta e nadar.
- Aqueles que tiveram alguma doença cardiovascular, idosos e pacientes com complicações causadas pelo diabetes devem primeiro avaliar o estado de seu sistema cardiovascular. Neste caso, deve começar a treinar sob a supervisão do seu médico.
 3 Incorpore o treinamento de força em seus exercícios. Esta é a próxima etapa após o exercício aeróbio. O treinamento de força ajuda a transformar o corpo: músculos mais fortes queimam mais calorias, o que pode ajudá-lo a perder peso e controlar o açúcar no sangue. Além do treinamento aeróbico, é recomendado que você faça treinamento de força duas vezes por semana.
3 Incorpore o treinamento de força em seus exercícios. Esta é a próxima etapa após o exercício aeróbio. O treinamento de força ajuda a transformar o corpo: músculos mais fortes queimam mais calorias, o que pode ajudá-lo a perder peso e controlar o açúcar no sangue. Além do treinamento aeróbico, é recomendado que você faça treinamento de força duas vezes por semana. - Não há necessidade de ir ao ginásio. Por exemplo, você pode simplesmente pegar garrafas de água em casa. Além do mais, limpar um apartamento ou fazer jardinagem também pode ser considerado um treinamento de força.
 4 Tente perder peso. A maioria dos pacientes é aconselhada a perder peso e tentar atingir um índice de massa corporal (IMC) ideal. Isso é especialmente importante para pessoas com obesidade, que geralmente acompanha o diabetes tipo 2. Para medir o IMC, divida o peso (massa) de uma pessoa em quilogramas pelo quadrado de sua altura em metros.
4 Tente perder peso. A maioria dos pacientes é aconselhada a perder peso e tentar atingir um índice de massa corporal (IMC) ideal. Isso é especialmente importante para pessoas com obesidade, que geralmente acompanha o diabetes tipo 2. Para medir o IMC, divida o peso (massa) de uma pessoa em quilogramas pelo quadrado de sua altura em metros. - O IMC ideal é 18,5-25. Assim, se o seu IMC estiver abaixo de 18,5, você está abaixo do peso, e se estiver acima de 25, você está acima do peso.
 5 Observe a rotina de exercícios estabelecida. Desenvolva um cronograma de treinamento específico que funcione melhor para você. Qualquer pessoa precisa de algum tipo de motivação para se exercitar regularmente. Por exemplo, um ente querido, amigo ou membro da família pode motivá-lo a apoiá-lo e incentivá-lo, além de lembrá-lo dos aspectos positivos do exercício.
5 Observe a rotina de exercícios estabelecida. Desenvolva um cronograma de treinamento específico que funcione melhor para você. Qualquer pessoa precisa de algum tipo de motivação para se exercitar regularmente. Por exemplo, um ente querido, amigo ou membro da família pode motivá-lo a apoiá-lo e incentivá-lo, além de lembrá-lo dos aspectos positivos do exercício. - Você também pode se recompensar (não uma barra de chocolate, é claro!) Por sucessos, como perder alguns quilos. Isso lhe dará força adicional para atingir seus objetivos e melhorar a qualidade de sua vida.
Parte 3 de 6: terapia com insulina para diabetes tipo 2
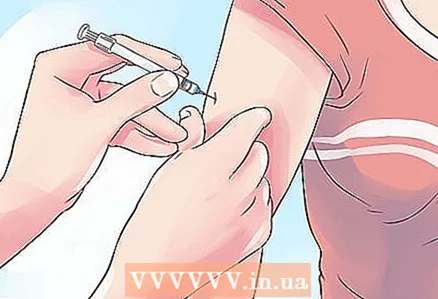 1 Comece a tomar insulina. Existem três tipos principais de preparações de insulina: ação curta, ação intermediária e ação longa. Embora a insulina seja usada principalmente para diabetes tipo 1, é Aplique para o tratamento da diabetes mellitus de ambos os tipos. Seu médico determinará qual tipo de insulina é melhor para você. A insulina é atualmente administrada exclusivamente por injeção.
1 Comece a tomar insulina. Existem três tipos principais de preparações de insulina: ação curta, ação intermediária e ação longa. Embora a insulina seja usada principalmente para diabetes tipo 1, é Aplique para o tratamento da diabetes mellitus de ambos os tipos. Seu médico determinará qual tipo de insulina é melhor para você. A insulina é atualmente administrada exclusivamente por injeção. - A insulina de ação curta reduz os níveis de glicose no sangue muito rapidamente.Este grupo inclui as drogas "Actrapid NM", "Humulin R", "Gensulin R", "Rinsulin R". O efeito da insulina de ação curta aparece após 20 minutos e dura cerca de 8 horas. Pode ser administrado por via subcutânea, intramuscular ou intravenosa.
- A insulina de ação média reduz a glicose no sangue mais lentamente. Este grupo inclui os medicamentos "Biosulin N", "Gansulin N", "Gensulin N", "Insuman Bazal GT", "Insuran NPH", "Protafan NM", "Rinsulin NPH", "Humulin NPH". Eles fazem efeito 2 horas após a injeção e duram quase um dia. Este grupo de drogas também é chamado de protamina neutra de Hagedorn e são administradas por injeção subcutânea.
- A insulina de ação prolongada reduz os níveis de glicose ainda mais mais suavemente. Este grupo inclui os medicamentos glargina (Lantus) e detemir (Levemir Penfill, Levemir FlexPen). Eles entram em vigor cerca de seis horas após a injeção e duram até dois dias. Este tipo de insulina também é administrado exclusivamente por injeção subcutânea.
- A dosagem aproximada de insulina Humulin R é de 20 unidades internacionais, três vezes ao dia. O medicamento é administrado ao mesmo tempo que as refeições, o que ajuda a atingir o nível de glicose no sangue necessário.
- A dieta e os exercícios corretos costumam ser suficientes para controlar o diabetes tipo 2. Se isso não for suficiente, seu médico pode prescrever medicamentos hipoglicêmicos orais (para baixar o açúcar no sangue).
 2 Observe que você pode combinar diferentes tipos de insulina. Por exemplo, as drogas combinadas incluem "Mikstard 30 NM" e "Humulin M3", que são uma mistura de insulina de ação curta e média. É claro que tais drogas são caracterizadas por uma combinação de efeitos de curto e longo prazo.
2 Observe que você pode combinar diferentes tipos de insulina. Por exemplo, as drogas combinadas incluem "Mikstard 30 NM" e "Humulin M3", que são uma mistura de insulina de ação curta e média. É claro que tais drogas são caracterizadas por uma combinação de efeitos de curto e longo prazo. - Esses medicamentos são recomendados para uso apenas em certas situações. Seu médico determinará qual tipo de insulina (e a quantidade) é melhor para você.
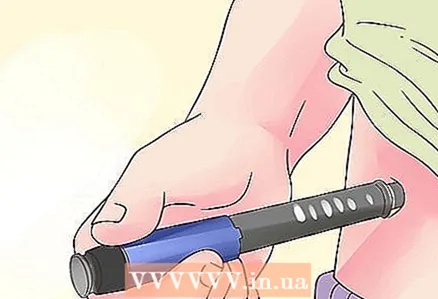 3 Use uma caneta de insulina. O instrumento para múltiplas injeções de insulina é chamado de “caneta” ou injetor automático de insulina e pode economizar tempo e aborrecimento. Esta ferramenta pode ser adaptada ao plano de tratamento específico com insulina e permite injeções menos dolorosas do que as seringas padrão. Além disso, é fácil de transportar.
3 Use uma caneta de insulina. O instrumento para múltiplas injeções de insulina é chamado de “caneta” ou injetor automático de insulina e pode economizar tempo e aborrecimento. Esta ferramenta pode ser adaptada ao plano de tratamento específico com insulina e permite injeções menos dolorosas do que as seringas padrão. Além disso, é fácil de transportar. - Independentemente de você usar uma seringa de caneta ou uma seringa normal, é melhor usar medicamentos obtidos de materiais de origem humana, em vez de origem animal, uma vez que têm menos efeito antigênico e são menos propensos a serem rejeitados pelo corpo como um estranho substância. Eles também ajudam as células a metabolizar a glicose com mais eficiência, estimular o armazenamento de glicogênio e reduzir a gliconeogênese (produção de glicose).
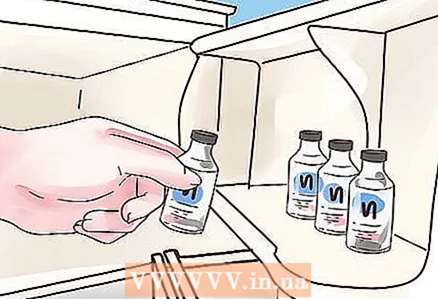 4 Armazene a insulina a uma temperatura adequada. Todas as preparações de insulina devem ser mantidas na geladeira, mas não no freezer. Enquanto as empresas de insulina fabricam canetas em temperatura ambiente, pesquisas mostram que essas ferramentas devem ser refrigeradas até o primeiro uso.
4 Armazene a insulina a uma temperatura adequada. Todas as preparações de insulina devem ser mantidas na geladeira, mas não no freezer. Enquanto as empresas de insulina fabricam canetas em temperatura ambiente, pesquisas mostram que essas ferramentas devem ser refrigeradas até o primeiro uso. - Após a primeira injeção, a caneta de seringa não deve ser guardada no frigorífico, deve ser guardada à temperatura ambiente para que a insulina não cristalize.
- Também há evidências de que as injeções de insulina fria armazenadas na geladeira podem ser mais dolorosas do que as injeções de insulina em temperatura ambiente.
 5 Monitore seus níveis de açúcar em casa. Todos os pacientes diabéticos devem monitorar de forma independente seus níveis de açúcar no sangue. Isso ajuda a regular a ingestão de medicamentos e, assim, controlar melhor os níveis de glicose no sangue. Deixar de monitorar os níveis de açúcar no sangue pode levar à hipoglicemia, que é um nível baixo de glicose no sangue, que pode levar a muitas complicações, como visão embaçada e desidratação.
5 Monitore seus níveis de açúcar em casa. Todos os pacientes diabéticos devem monitorar de forma independente seus níveis de açúcar no sangue. Isso ajuda a regular a ingestão de medicamentos e, assim, controlar melhor os níveis de glicose no sangue. Deixar de monitorar os níveis de açúcar no sangue pode levar à hipoglicemia, que é um nível baixo de glicose no sangue, que pode levar a muitas complicações, como visão embaçada e desidratação. - Registre o açúcar no sangue meia hora antes e depois de uma refeição - depois de digerir a refeição, o açúcar no sangue muda. Isso ajudará a reduzir o risco de complicações micro e macrovasculares, bem como neuropáticas.
- Em geral, é recomendável tirar a amostra da lateral do dedo, em vez da ponta do dedo, para reduzir a dor, porque a lateral dos dedos contém menos nervos do que as pontas. Anote os resultados em um caderno dedicado para que você possa analisar as mudanças nos níveis de açúcar no sangue com seu médico.
 6 Esteja ciente dos problemas associados à terapia com insulina. Infelizmente, a terapia com insulina vem com certos problemas dos quais os pacientes devem estar cientes. Esses problemas incluem o seguinte:
6 Esteja ciente dos problemas associados à terapia com insulina. Infelizmente, a terapia com insulina vem com certos problemas dos quais os pacientes devem estar cientes. Esses problemas incluem o seguinte: - Hipoglicemia - o perigo aumenta se o paciente não comer antes da próxima injeção ou exceder a dose necessária de insulina.
- A alergia à insulina pode ocorrer se a insulina for feita de materiais de origem animal. Nesse caso, o médico deve substituir os medicamentos atuais por insulinas humanas e prescrever qualquer esteróide tópico ou anti-histamínico para aliviar a reação alérgica, coceira, inchaço ou dor.
- Pode desenvolver resistência à insulina, que geralmente é acompanhada por outras complicações do diabetes. Nesse caso, é necessário procurar atendimento médico, pois pode ser necessário aumentar a dose de insulina ou alterar o plano de tratamento.
- Aumento do peso corporal e sensação de fome, principalmente em pacientes com diabetes tipo 2, que tomavam hipoglicemiantes orais e, a seguir, complementavam o tratamento com insulinoterapia.
- A lipodistrofia da insulina, ou seja, hipertrofia do tecido adiposo na camada subcutânea nos locais das injeções de insulina, também é um problema comum.
Parte 4 de 6: Tratamentos Complementares
 1 Considere tomar um produto de sulfonilureia. Essas drogas reduzem o açúcar no sangue, fazendo com que o pâncreas produza mais insulina, que controla os níveis de açúcar. Além disso, os níveis de açúcar no sangue diminuem tão rapidamente que esses medicamentos devem ser tomados com as refeições para manter o equilíbrio da insulina. Essa medida evita uma queda muito baixa nos níveis de açúcar no sangue e hipoglicemia.
1 Considere tomar um produto de sulfonilureia. Essas drogas reduzem o açúcar no sangue, fazendo com que o pâncreas produza mais insulina, que controla os níveis de açúcar. Além disso, os níveis de açúcar no sangue diminuem tão rapidamente que esses medicamentos devem ser tomados com as refeições para manter o equilíbrio da insulina. Essa medida evita uma queda muito baixa nos níveis de açúcar no sangue e hipoglicemia. - Os medicamentos hipoglicêmicos incluem a tolbutamida ("butamida"), cuja dosagem recomendada é de 500 a 3.000 miligramas por dia. Este medicamento está disponível na forma de comprimido e é seguro para pessoas com doenças renais e idosos.
- Outra droga é a clorpropamida (Diabetal). A dose diária em forma de comprimido é de até 500 miligramas. Observe que este medicamento pode causar hiponatremia (baixo teor de sódio plasmático).
- A segunda geração desses medicamentos inclui glibenclamida (Maninil, um comprimido com 5 miligramas de princípio ativo por dia), gliclazida (Diabeton, primeiro um miligrama por dia, você pode aumentar gradualmente a dose para 6 miligramas, o medicamento é seguro para doenças renais ), glipizida (Glibenez, um comprimido, 5 miligramas por dia), glimepirida (Amaryl, disponível em comprimidos de 1, 2 e 3 miligramas).
- Esses medicamentos contêm sulfonamida. Se você é alérgico a essa substância, considere tomar outros medicamentos hipoglicêmicos. Além disso, esses medicamentos devem ser usados com cautela em pacientes com doenças renais e idosos.
 2 Experimente meglitinides. Esses medicamentos aumentam a produção de insulina no pâncreas. Eles funcionam dentro de uma hora após a ingestão. Geralmente, são tomados meia hora antes das refeições para reduzir o risco de hipoglicemia.
2 Experimente meglitinides. Esses medicamentos aumentam a produção de insulina no pâncreas. Eles funcionam dentro de uma hora após a ingestão. Geralmente, são tomados meia hora antes das refeições para reduzir o risco de hipoglicemia. - Esses medicamentos são usados para reduzir os níveis de açúcar no sangue durante o metabolismo.A dosagem recomendada é de 500 miligramas a 1 grama 1-2 vezes ao dia, dependendo do nível de glicose no sangue.
 3 Considere tomar biguanidas. Drogas desse tipo diminuem a absorção de glicose no trato gastrointestinal e a produção de glicose no fígado, além de aumentar a resistência à insulina e o metabolismo anaeróbio da glicose. Eles são frequentemente usados em conjunto com as sulfonilureias como terapia adjuvante para o sobrepeso. No entanto, esses medicamentos têm alguns efeitos colaterais, como dores de estômago e diarreia e, em pacientes com doença hepática ou renal, podem causar acidose láctica.
3 Considere tomar biguanidas. Drogas desse tipo diminuem a absorção de glicose no trato gastrointestinal e a produção de glicose no fígado, além de aumentar a resistência à insulina e o metabolismo anaeróbio da glicose. Eles são frequentemente usados em conjunto com as sulfonilureias como terapia adjuvante para o sobrepeso. No entanto, esses medicamentos têm alguns efeitos colaterais, como dores de estômago e diarreia e, em pacientes com doença hepática ou renal, podem causar acidose láctica. - Biguanidas incluem metformina ("Glucophage", disponível na forma de comprimidos de 500 e 850 miligramas) com uma dose diária recomendada de até 2.000 miligramas, repaglinida ("Novonorm", 0,5 ou 1 miligrama antes de cada refeição), pioglitazona ("Glutazona ", 15/30 miligramas uma vez por dia).
 4 Considere um transplante de pâncreas em casos graves. Para formas graves de diabetes com complicações, seu médico pode recomendar um transplante de pâncreas. O paciente é transplantado com pâncreas sadio, ou seja, que produz insulina em quantidade suficiente. Esta operação é feita apenas se outros métodos de tratamento não ajudaram.
4 Considere um transplante de pâncreas em casos graves. Para formas graves de diabetes com complicações, seu médico pode recomendar um transplante de pâncreas. O paciente é transplantado com pâncreas sadio, ou seja, que produz insulina em quantidade suficiente. Esta operação é feita apenas se outros métodos de tratamento não ajudaram. - O pâncreas transplantado é retirado de uma pessoa que acabou de morrer ou uma parte do pâncreas de uma pessoa viva é retirada.
- Seu médico determinará se este método é apropriado para o seu caso. Normalmente, terapias como a terapia com insulina, dieta adequada e exercícios regulares são suficientes.
Parte 5 de 6: Assistência Médica
 1 Faça um teste de açúcar no sangue. Para obter resultados precisos, você não deve comer ou beber nada (exceto água) cerca de 6 a 8 horas antes do exame de sangue. A norma é 4,1–6,3 mmol / L, com valores limítrofes de 6,3–6,6 mmol / L, testes adicionais serão necessários, como um teste oral de tolerância à glicose.
1 Faça um teste de açúcar no sangue. Para obter resultados precisos, você não deve comer ou beber nada (exceto água) cerca de 6 a 8 horas antes do exame de sangue. A norma é 4,1–6,3 mmol / L, com valores limítrofes de 6,3–6,6 mmol / L, testes adicionais serão necessários, como um teste oral de tolerância à glicose. - Um exame de sangue pós-prandial geralmente é feito duas horas após uma refeição ou duas horas após o paciente ter bebido 75 miligramas de glicose. Os resultados normais não excedem 7,7 mmol / L. Um resultado acima de 11 mmol / L confirma o diagnóstico de diabetes mellitus.
 2 Você também pode fazer um teste de tolerância à glicose oral (OGTT). Este teste é geralmente realizado em níveis limítrofes de açúcar no sangue, suspeita de diabetes mellitus ou diabetes mellitus gestacional (diabetes gestacional). Na véspera da análise, o paciente se alimenta normalmente por pelo menos três dias, não se alimenta antes da análise e o sangue é retirado de uma veia, que é usada para determinar o nível de açúcar. Antes de tirar o sangue, o paciente é solicitado a esvaziar a bexiga.
2 Você também pode fazer um teste de tolerância à glicose oral (OGTT). Este teste é geralmente realizado em níveis limítrofes de açúcar no sangue, suspeita de diabetes mellitus ou diabetes mellitus gestacional (diabetes gestacional). Na véspera da análise, o paciente se alimenta normalmente por pelo menos três dias, não se alimenta antes da análise e o sangue é retirado de uma veia, que é usada para determinar o nível de açúcar. Antes de tirar o sangue, o paciente é solicitado a esvaziar a bexiga. - O paciente então recebe água com 75 gramas de glicose para beber. As mulheres grávidas podem receber um comprimido de glicose de 100 miligramas. Em seguida, amostras de sangue e urina são coletadas em intervalos de 0,5, 1, 2 e 3 horas.
- A norma não é superior a 7 mmol / L no início e inferior a 7,7 mmol / L após a ingestão de glicose, e os valores de pico não devem exceder 11 mmol / L.
- Com OGTT, certas anormalidades, como glicosúria, ou uma resposta retardada podem ocorrer. Com glicosúria, a diferença entre o nível de jejum e o valor máximo é de cerca de 1-1,4 mmol / L. Isso pode ser devido à absorção anormal de glicose ou à produção excessiva de insulina.
 3 Certifique-se de compreender perfeitamente quais medicamentos estão sendo prescritos e como deve tomá-los. A educação do paciente é fundamental no controle do diabetes. Você deve entender completamente como os medicamentos devem ser tomados, seu mecanismo de ação, para que servem e por que o médico os prescreveu. Além disso, você precisa estar ciente dos possíveis riscos, interações medicamentosas e seus efeitos colaterais.
3 Certifique-se de compreender perfeitamente quais medicamentos estão sendo prescritos e como deve tomá-los. A educação do paciente é fundamental no controle do diabetes. Você deve entender completamente como os medicamentos devem ser tomados, seu mecanismo de ação, para que servem e por que o médico os prescreveu. Além disso, você precisa estar ciente dos possíveis riscos, interações medicamentosas e seus efeitos colaterais. - Junto com nutrição adequada e exercícios, isso permitirá que você alcance bOmais sucesso no tratamento da doença e na prevenção do seu desenvolvimento e complicações, o que o ajudará a melhorar a sua qualidade de vida e a manter a sua saúde.
 4 Fale com o seu médico se notar alguma alteração. Quando visitar o seu médico, informe-o sobre quaisquer sinais de complicações ou novos sintomas. O médico avaliará sua condição neurológica, examinará suas pernas para determinar se há síndrome do pé diabético, úlceras ou infecção e prescreverá exames de sangue e urina de rotina, lipidograma, verificará como os rins e o fígado estão funcionando e determinará a concentração de creatinina no plasma sanguíneo.
4 Fale com o seu médico se notar alguma alteração. Quando visitar o seu médico, informe-o sobre quaisquer sinais de complicações ou novos sintomas. O médico avaliará sua condição neurológica, examinará suas pernas para determinar se há síndrome do pé diabético, úlceras ou infecção e prescreverá exames de sangue e urina de rotina, lipidograma, verificará como os rins e o fígado estão funcionando e determinará a concentração de creatinina no plasma sanguíneo. - Seu médico deve educá-lo sobre os perigos de desenvolver um pé diabético e como você pode evitá-lo com um tratamento precoce com antibióticos. Além disso, é necessário seguir as regras de higiene para prevenir o desenvolvimento de gangrena.
Parte 6 de 6: O que é diabetes mellitus
 1 Identifique os primeiros sinais de diabetes. No início, o diabetes é acompanhado por vários sintomas sutis.
1 Identifique os primeiros sinais de diabetes. No início, o diabetes é acompanhado por vários sintomas sutis. - Micção frequente... O paciente excreta grandes quantidades de urina ao longo do dia ou da noite. Isso se deve aos altos níveis de glicose no sangue, que aumentam a absorção de água na corrente sanguínea. Isso, por sua vez, aumenta a quantidade de urina.
- Sede excessiva... O paciente bebe muita água (mais de 8 copos (2 litros) por dia), mas isso não mata a sede. O aumento da sede é devido ao aumento da quantidade de urina produzida e à desidratação do corpo que a acompanha.
- Aumento da fome... O paciente come mais do que de costume. Isso se deve à falta de insulina, necessária para transportar a glicose pelo sangue até as células do corpo, onde é usada para produzir energia. Na ausência de insulina, as células não têm glicose suficiente, o que faz você sentir fome.
 2 Reconheça os sinais tardios de diabetes. Conforme a doença progride, sintomas mais graves se desenvolvem gradualmente.
2 Reconheça os sinais tardios de diabetes. Conforme a doença progride, sintomas mais graves se desenvolvem gradualmente. - Colocando cetonas na urina... O corpo interrompe o conteúdo normal de carboidratos e açúcar devido ao aumento do nível de açúcar na urina. O corpo decompõe os ácidos graxos e gorduras armazenados para se abastecer de energia, o que leva à liberação de cetonas.
- Fadiga... O paciente se cansa muito rapidamente. Isso se deve à falta de insulina, que ajuda a transportar a glicose através do sangue até as células, onde é usada como energia. Como resultado, as células carecem de glicose e de energia.
- Cura retardada... As feridas e as lesões cicatrizam mais lentamente do que o normal. Isso se deve aos altos níveis de açúcar no sangue. O sangue carrega os nutrientes necessários para a cura, e o nível elevado de glicose no sangue torna esse processo mais difícil, resultando em um retardo na cura dos danos.
 3 Aprenda sobre os fatores de risco. Algumas pessoas são mais propensas ao diabetes devido a certas circunstâncias que nem sempre podem ser controladas. Os fatores de risco para o desenvolvimento de diabetes mellitus incluem as seguintes circunstâncias:
3 Aprenda sobre os fatores de risco. Algumas pessoas são mais propensas ao diabetes devido a certas circunstâncias que nem sempre podem ser controladas. Os fatores de risco para o desenvolvimento de diabetes mellitus incluem as seguintes circunstâncias: - Obesidade... O diabetes é comum entre pessoas obesas porque seus níveis de colesterol estão altos. O colesterol é quebrado para formar açúcar, que é liberado na corrente sanguínea. Apesar de parte da glicose ser transferida para as células, seu nível no sangue sobe, o que leva ao desenvolvimento de diabetes mellitus.
- Predisposição genética... A doença é comum em pessoas com predisposição genética à resistência à insulina ou em que o pâncreas não produz insulina suficiente.
- Estilo de vida sedentário... A atividade física é necessária para o metabolismo normal. Na ausência de atividade física regular, a glicose presente no sangue é mal transferida para as células, o que leva ao diabetes mellitus.
 4 Aprenda sobre as possíveis complicações. Com o tratamento adequado, o diabetes mellitus praticamente não afeta o dia a dia. No entanto, se não for tratada, pode causar muitas complicações. Na ausência de tratamento adequado, podem ocorrer as seguintes complicações:
4 Aprenda sobre as possíveis complicações. Com o tratamento adequado, o diabetes mellitus praticamente não afeta o dia a dia. No entanto, se não for tratada, pode causar muitas complicações. Na ausência de tratamento adequado, podem ocorrer as seguintes complicações: - Danos celulares... No diabetes, os álcoois (álcoois de açúcar) se acumulam nas células, o que leva a distúrbios osmóticos e danos às células. Pode causar danos aos nervos, rins, lentes dos olhos e vasos sanguíneos, o que deve ser evitado por qualquer meio.
- Hipertensão... O colágeno glicosilado aumenta a espessura das paredes dos vasos sanguíneos, o que leva a um estreitamento do fluxo sanguíneo e afeta negativamente os vasos da retina. Como resultado, devido à glicação de proteínas e glicogênio, desenvolve-se esclerose dos vasos sanguíneos. Isso aumenta a coagulação do sangue e a pressão arterial.
- Xantomas... Este termo se refere a nódulos lipídicos amarelos na pele ou nas pálpebras que se formam como resultado da hiperlipemia.
- Problemas de pele... Pessoas com diabetes são propensas a infecções fúngicas e bacterianas, furúnculos frequentes e úlceras neuropáticas na planta dos pés. Os pacientes geralmente não sentem dor devido à circulação prejudicada, que causa neuropatia (danos nos nervos) e diminuição da sensibilidade.
- Problemas oculares... Novos vasos sanguíneos anormais podem se formar na íris dos olhos. O desenvolvimento de cataratas das lentes dos olhos também é possível.
- Problemas do sistema nervoso... Estes incluem condução nervosa retardada, nefropatia, retinopatia e neuropatia, que se desenvolvem como resultado de danos a pequenos vasos sanguíneos em vários órgãos vitais.
- Complicações macrovasculares... Estes são aterosclerose, insuficiência coronária, acidente vascular cerebral, isquemia periférica (especialmente nas extremidades inferiores), claudicação.
- Gangrena do pé... Essa complicação é conhecida como “pé diabético”.
- Problemas renais... Essas são infecções comuns do trato urinário.
- Problemas gastrointestinais... Esses problemas incluem constipação, diarreia e gastroparesia com dispepsia gástrica.
- Problemas com o sistema geniturinário... Devido à circulação sanguínea prejudicada nos homens, pode desenvolver-se impotência; nas mulheres, são comuns as infecções vulvovaginais (infecções da mucosa vaginal) e a dispareinia (relações sexuais dolorosas, principalmente devido à secura vaginal).
 5 Entenda a diferença entre diabetes tipo 1 e tipo 2. O diabetes tipo 1 é principalmente uma doença auto-imune causada por secreção insuficiente de insulina. Ocorre repentinamente, com pacientes geralmente mais magros e jovens. Três em cada quatro pessoas com diabetes tipo 1 o desenvolvem antes dos 20 anos.
5 Entenda a diferença entre diabetes tipo 1 e tipo 2. O diabetes tipo 1 é principalmente uma doença auto-imune causada por secreção insuficiente de insulina. Ocorre repentinamente, com pacientes geralmente mais magros e jovens. Três em cada quatro pessoas com diabetes tipo 1 o desenvolvem antes dos 20 anos. - Por outro lado, o diabetes tipo 2 é causado tanto pela secreção inadequada de insulina quanto pela resistência à insulina, em que a resposta das células musculares, do tecido adiposo e do fígado é prejudicada, embora o corpo produza insulina. Para normalizar a tolerância à insulina, o corpo precisa de mais insulina (não importa a quantidade), o que leva a níveis mais altos de açúcar e insulina no sangue. Normalmente, esse tipo de diabetes ocorre mais tarde na vida, os pacientes costumam estar acima do peso ou obesos e, na maioria dos casos, não há sintomas nos estágios iniciais.
Pontas
- Enriqueça sua dieta com gorduras saudáveis, como nozes, azeite e manteiga de amendoim. Este alimento delicioso e saudável não contém açúcar ou gorduras prejudiciais à saúde.
- Para pacientes com diabetes tipo 2, os médicos geralmente prescrevem primeiro as sulfonilureias e depois as biguanidas. Se este tratamento não for suficiente, o médico pode prescrever a terapia com insulina para estabilizar a doença.
- Nunca coma alimentos com carboidratos refinados, pois eles não são saudáveis. Estes incluem pastelaria, chocolates, pastelaria e bolos, cereais instantâneos e especialmente bebidas açucaradas.
- Os produtos lácteos são ricos em carboidratos, então tente não consumi-los.
- O pão branco, o arroz branco e a massa branca são muito prejudiciais para os diabéticos.
- Ovos e carne contêm gorduras prejudiciais à saúde, por isso é melhor substituí-los por alimentos à base de proteína de origem vegetal, como feijão e outras leguminosas. Tente comer esse tipo de alimento duas vezes ao dia para manter o açúcar no sangue em um nível normal. Várias variedades de feijão ajudam a regular os níveis de açúcar no sangue, e é por isso que são muito benéficos para o diabetes. Além disso, tente comer mais peixe!
- Vegetais como alho e cebola são considerados muito benéficos para o diabetes.
- Tente comer muitas frutas, vegetais e uma variedade de saladas. Se você não gosta de frutas e vegetais crus, pode fazer sucos com toneladas de vitaminas e nutrientes. Evite alimentos não naturais, processados e enlatados. É melhor consumir alimentos orgânicos naturais.
- Cereais como aveia, painço, trigo, centeio e amaranto contribuem para o funcionamento normal do corpo.
- Os óleos vegetais (como abóbora e azeite) e nozes cruas contêm gorduras saudáveis.
- A margarina contém gorduras sintéticas e, portanto, é prejudicial ao pâncreas.
Avisos
- Os pacientes devem estar atentos aos sinais de hipoglicemia (baixo nível de açúcar no sangue). Por precaução, você precisa ter uma fonte de glicose com você. Os sinais de hipoglicemia incluem sudorese excessiva, fome, dor de cabeça e irritabilidade. Você pode usar leite, suco de laranja e até mesmo doce como fonte de glicose.
- Pessoas com diabetes não devem consumir mais do que 300 miligramas de colesterol por dia.



